Gli eosinofili sono un tipo di globuli bianchi che rivestono un importante ruolo nella risposta dell’organismo alle reazioni allergiche, all’ asma e alle infezioni da parassiti. Queste cellule svolgono un ruolo di difesa contro alcuni parassiti, ma contribuiscono anche alla risposta infiammatoria delle malattie allergiche.
Talvolta, gli eosinofili causano l’infiammazione di alcuni organi con conseguente comparsa di sintomi.
L’eosinofilia è una condizione caratterizzata da un aumento del numero di eosinofili nel sangue periferico, con valori superiori a 0,6×109/l.
In particolare, si parla in genere di:
- Eosinofilia Lieve: quando il numero di eosinofili è compreso tra 0,5 e 1,5×109/l.
- Eosinofilia Moderata: se oscilla tra 1,5 e 5,0×109/l.
- Eosinofilia Grave: quando supera i 5,0×109/l.

Gli eosinofili potrebbero essere un marker per la sensibilità al glutine o al frumento non celiaci
Data di pubblicazione: 29 agosto 2018
Di Nicola Garrett Notizie Meddge
DA GASTROENTEROLOGIA CLINICA ED EPATOLOGIA
La presenza di eosinofili duodenali e rettali, in assenza di reperti endoscopici, potrebbe essere un marker di sensibilità al glutine o al frumento non celiaca (NCGWS), suggerisce una nuova ricerca .
Illustrazione delle parole “senza glutine”
Dima_sidelnikov/Thinkstock
NCGWS potrebbe essere considerata una condizione infiammatoria dell’intero tratto intestinale e l’infiltrazione di eosinofili “può rappresentare un candidato chiave” nella sua patogenesi, scrivono gli autori, guidati da Antonio Carroccio, MD, dell’Ospedale Giovanni Paolo II, Sciacca e Università DiBiMIS di Palermo, Italia. Il referto è in Gastroenterologia Clinica ed Epatologia .
Il team di ricerca ha notato che l’istologia duodenale, la mancanza di atrofia dei villi e la valutazione dell’infiltrazione intraepiteliale della mucosa duodenale erano i soliti passaggi coinvolti nel lavoro diagnostico di NCGWS.
Molte persone con NCGWS avevano sintomi che si sovrapponevano alla sindrome dell’intestino irritabile, ma nessuno studio aveva valutato le caratteristiche istologiche delle biopsie duodenali e rettali di questi pazienti.
“Si ritiene che le alterazioni del sistema immunitario della mucosa svolgano un ruolo nell’IBS e alcuni pazienti potrebbero effettivamente avere un’infiammazione della mucosa del colon. Di conseguenza, sarebbe logico studiare il colon dei pazienti con NCGWS per la possibile infiammazione in questo sito”, hanno scritto.
L’attuale studio ha coinvolto 78 pazienti adulti consecutivi che frequentavano due centri di riferimento terziari in Italia. L’età media dei pazienti era di 36,4 anni e gli è stata diagnosticata la NCGWS attraverso un test del grano in doppio cieco. Un gruppo di controllo non-NCGWS di 55 pazienti presentava una malattia celiaca (n = 16) o un NCGWS auto-riferito ma con risultati negativi dalla sfida del grano (n = 39).
Sia le biopsie duodenali che quelle rettali sono state eseguite in entrambi i gruppi di pazienti dopo aver consumato una dieta contenente grano (un minimo di 100 g) per almeno 4 settimane.
I ricercatori hanno quindi analizzato le cellule CD3+T intraepiteliali, le cellule CD45+ della lamina propria, le cellule T CD4+ e CD8+, i mastociti e gli eosinofili, nonché la presenza e le dimensioni dei noduli linfoidi.
La valutazione istologica della mucosa duodenale ha mostrato che nessuno dei pazienti NCGWS o dei controlli non NCGWS aveva un rapporto villi/cripte inferiore a 3, mentre tutti i controlli con malattia celiaca (CD) presentavano atrofia dei villi.
L’infiammazione della mucosa sia nel duodeno che nella mucosa rettale era comune nei pazienti con NCGWS. Ad esempio, i linfociti CD3+ intraepiteliali sono progressivamente aumentati dai controlli non NCGWS (14,3 ± 4,2) ai pazienti NCGWS (19,6 ± 10,7; P inferiore a .03) e ai controlli CD (47,7 ± 23,3; P inferiore a .001 rispetto ai pazienti NCGWS ).
Le cellule CD45+ della lamina propria, che secondo gli autori rappresentavano l’infiltrazione di “immunociti totali”, erano significativamente più elevate nei pazienti con NCGWS rispetto ai controlli non NCGWS in entrambi i siti.
Nei pazienti con NCGWS, l’infiltrazione media di eosinofili era più di 2,5 volte il limite superiore della norma nel retto e quasi il doppio del limite superiore della norma nel duodeno ( P inferiore a .0001).
Anche i numeri di eosinofili nella mucosa duodenale erano più elevati nei pazienti con NCGWS con dispepsia rispetto ai pazienti NCGWS senza sintomi del tratto digerente superiore.
Ad esempio, in 33 pazienti che hanno riportato sintomi del tratto digerente superiore, il numero di eosinofili della lamina propria era significativamente più alto rispetto ai restanti pazienti NCGWS che non hanno riportato sintomi (8,6 ± 2,6 vs 6,8 ± 3,6; P inferiore a 0,01).
“La dispepsia funzionale è spesso associata all’IBS [sindrome dell’intestino irritabile], suggerendo che queste due malattie hanno una patogenesi condivisa”, hanno ipotizzato i ricercatori.
I ricercatori hanno suggerito che, in assenza di risultati endoscopici, l’infiltrazione di eosinofili nella mucosa rettale potrebbe essere un marker di NCGWS, osservando che non potrebbe essere considerato un marker specifico poiché gli eosinofili sono stati trovati nella mucosa del colon e del retto in diverse condizioni cliniche, come come malattie infiammatorie intestinali e celiachia.
“Tuttavia, queste condizioni cliniche hanno aspetti clinici, endoscopici, sierologici e istologici notevolmente diversi da NCGWS. … Suggeriamo che nella pratica clinica, ai soggetti che mostrano una presentazione clinica di IBS e un’infiltrazione di eosinofili nella mucosa dovrebbe essere raccomandato di iniziare una dieta di eliminazione con una successiva sfida al grano “, hanno affermato.
Gli autori hanno affermato che un altro risultato degno di nota dal loro studio è stato che circa il 95% dei pazienti aveva follicoli linfoidi significativamente più grandi di quelli del gruppo di controllo. Sebbene questo possa essere considerato un reperto “normale” nella mucosa rettale, nella loro esperienza hanno affermato che la presenza di grandi follicoli era associata a un’allergia alimentare non IgE mediata.
“Si può ipotizzare che non solo gli eosinofili potrebbero svolgere un ruolo patogenetico nella NCGWS, e che una complessa risposta immunologica che coinvolge sia l’immunità innata che quella acquisita possa essere responsabile di questa malattia”, hanno affermato.
Una limitazione dello studio era il bias di selezione derivante dal fatto che la coorte includeva pazienti indirizzati a centri terziari, hanno osservato. “I nostri risultati non devono essere estesi a tutti i pazienti NCGWS autotrattati o diagnosticati”, hanno avvertito.
FONTE: Clin Gastroenterol Hepatol. 20 agosto 2018. doi: 10.1016/j.cgh.2018.08.043 .
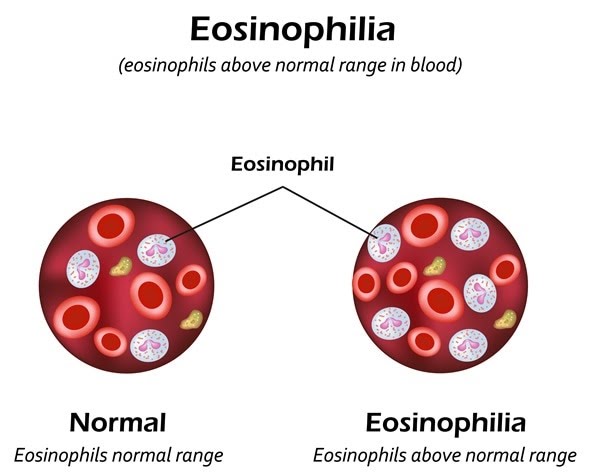
L’eosinofilia può essere isolata, oppure associarsi a incremento complessivo dei globuli bianchi, ad anemia e ad alterazione della conta piastrinica. I sintomi più frequentemente presenti alla diagnosi comprendono: astenia, tosse, dispnea, mialgia, angioedema, rash cutaneo, febbre, rinite, diarrea.
Le reazioni allergiche sono associate a un aumento della conta degli eosinofili, inizialmente lieve ma in aumento ad ogni esposizione. I mastociti e i basofili associati a una reazione di ipersensibilità producono e rilasciano un certo numero di citochine, che evocano la produzione di IgE. Le IgE, a loro volta, stimolano la produzione di eosinofili. IL-5 è una chemochina estremamente importante nella differenziazione finale degli eosinofili maturi, così come nel loro reclutamento nei siti di infiammazione e nella loro sopravvivenza prolungata.
Inoltre, gli eosinofili producono fattori di crescita che sono responsabili della risposta fibrotica al danno infiammatorio nei tessuti colpiti. Questo perché gli eosinofili rilasciano citochine che non solo inducono infiammazione, ma attirano anche più eosinofili e altre cellule immunitarie di vario tipo nel sito dell’organo. Il rilascio di varie sostanze chimiche e specie reattive dell’ossigeno da parte degli eosinofili e di altre cellule crea più danni ai tessuti.